Днес болките в гърба са втората най-честа причина за пациентите, търсещи медицинска помощ. Според Американския национален институт по здравеопазване всеки пети човек на средна възраст страда от болка. В същото време честотата на заболяването се увеличава само с възрастта. В медицинската практика болезнеността (дорсалгия) се счита за интердисциплинарна патология, тъй като в клиниката има симптом както на неврологични, така и на соматични заболявания.
В същото време честотата на заболяването се увеличава само с възрастта. В медицинската практика болезнеността (дорсалгия) се счита за интердисциплинарна патология, тъй като в клиниката има симптом както на неврологични, така и на соматични заболявания.
Каква е причината за болки в гърба?
Болки в гърба в 90% от случаите се появяват при заболявания на гръбначния стълб (гръбначни болки). В други случаи причината може да бъде патология на вътрешните органи, гръбначния мозък и др. (Невертебрална болка).
По този начин вертеброгенната група включва:
- междупрешленна херния;
- сакра- или лумбализация;
- спондилоза;
- остеопороза;
- туморни процеси на прешлените;
- травма (фрактури на прешлени, спондилолистеза).
Невертебралната група включва:
- психогенна болка;
- фибромиалгия;
- патология на вътрешните органи (инфаркт, пневмоторакс, панкреатит, уролитиаза и др. );
- туморни образувания (невриноми) и метастази;
- епидурален абсцес;
- сирингомиелия.
Симптоми
Естеството на болката в гърба, нейната сила и продължителност варират в зависимост от основната патология.
- Междупрешленна херния.Херниална издатина се появява между прешлените с развитието на остеохондроза. В този случай болката може да бъде остра или болезнена и да има локален характер (в зависимост от нивото на засегнатия диск). Болезнеността често се простира до крайниците, придружена от изтръпване и изтръпване. В напреднали случаи (когато херниалната торбичка притиска нервните корени) могат да се появят нарушения на чувствителната и двигателната сфера на ръцете или краката. Рядко има нарушения на уринирането, дефекацията и половата функция (с увреждане на тазовия гръбнак).
- Сакра или лумбализация.Сакрализацията е вродена аномалия, свързана със сливането на последния лумбален прешлен със сакрума. В този случай противоположният дефект е лумбализацията, когато първият прешлен на сакрума се отделя и се превръща в допълнителен лумбален прешлен. Обикновено патологиите протичат безсимптомно, но клиниката се провокира от прекомерна физическа активност или тежко вдигане. В такива случаи в областта на сакрума има лумбална болка, която се увеличава с движение, разпространявайки се в долните крайници. Патологията се характеризира и с факта, че се появява в млада възраст (обикновено на 20-25 години).
- Спондилоза.Спондилозата (за разлика от предишното заболяване) се среща главно при възрастните хора. Болестта се развива в резултат на старчески промени в гръбначния стълб - неговото „износване“. Патологията е придружена от растежа на костната тъкан под формата на остеофити, което може да доведе до пълно сливане на прешлените. Последното е опасно с наранявания на нервно-съдови снопове, мускули и околните органи. Болестта се придружава от хронична болка, която се влошава към края на деня. Понякога синдромът на болката се проявява не само в движение, но и в покой, което води до безсъние. При неконтролирано заболяване има чести случаи на обездвижване на гръбначните стави, както и прищипване на нервни влакна с развитие на характерни неврологични нарушения.
- Остеопороза.Остеопорозата е метаболитно разстройство, по време на което процесите на разрушаване на костите преобладават над образуването на кост. Клиничната картина на заболяването е оскъдна: обикновено патологичният процес протича безсимптомно и се открива случайно (с рентгенова снимка). В по-късните стадии на заболяването обаче се появяват тъпи болки, както и изкривяване на стойката.
- Туморни процеси на прешлените.Вертебралните тумори често са безсимптомни, докато пораснат достатъчно големи, за да компресират нервните влакна. В такива случаи се появяват хронични болки в гърба (обикновено в долната част на гръбначния стълб), които могат да се разпространят по бедрата и долната част на краката. Рано или късно туморният растеж води до компресия на нервните корени, което се проявява с неврологични нарушения: загуба на чувствителност и движение в крайниците.
- Наранявания.Честа причина за остра болка, ограничена подвижност и неврологични симптоми са наранявания на гръбначния стълб: фрактури, натъртвания, изкълчвания / сублуксации, както и „приплъзване“ на прешлените поради увреждане на лигаментния апарат - спондилолистеза. Обикновено пациентите отбелязват остра дифузна болка в гърба, наличие на кръвоизливи („натъртване“), локално подуване и ограничаване на движението.
- Психогенна болка.Подобна гледна точка възниква на фона на пълно здраве след емоционален изблик или стресова ситуация. Пациентите описват болката по различен начин, което е ограничено само от въображението на пациента. Понякога има т. нар. „Болезнено поведение“, когато хората, запазвайки мобилността, са склонни да използват помощна опора: патерици, тояги и дори инвалидни колички.
- Фибромиалгия.Синдромът на болката при фибромиалгия е изключително подобен на този при психогенна болка. В същото време болезнеността също се провокира от стрес, климат и емоционално претоварване. Важна разлика обаче е, че болката трябва да се наблюдава повече от три месеца, придружена от локална чувствителност в характерни точки (мястото на закрепване на тилната мускулатура, средата на трапецовидните мускули и др. ). Също така, диагнозата изисква пълно изключване на всички видове соматични заболявания.
- Патологии на вътрешните органи.Болките в гърба често могат да се появят при заболявания на различни органи на тялото. Така че, при сърдечен удар, синдромът на болката се локализира зад гръдната кост, разпространявайки се под лопатката и лявата ръка, както и в гръбначния стълб. При пневмоторакс (натрупване на въздух под лигавицата на белите дробове) възниква остра гръдна болка, излъчваща се към гръбначния стълб. Симптомокомплекс възниква на фона на затруднено дишане и цианоза на лицето. При панкреатит (възпаление на панкреаса) синдромът на болката има различен характер, възниква в горната част на корема по тип "колан", обхващащ страните и гърба. Болките в гърба се появяват заедно с повръщане и лошо храносмилане. Усложнение на уролитиазата е бъбречната колика - синдром на остра пароксизмална болка. Обикновено болката е толкова силна, че кара пациентите да се навеждат в търсене на облекчение. На фона на атака урината става мръсночервена поради примеси от кръв.
- Туморни процеси.Невриномът е тумор на нервната обвивка. Когато са засегнати корените на гръбначния мозък, обикновено се появяват болки в гърба, както и загуба на чувствителност и двигателна активност под нивото на лезията. Също така си струва да се отбележи, че този туморен процес обикновено е доброкачествен. Подобна клинична картина обаче може да бъде причинена от метастази на рак на гърдата, простатата, белия дроб, бъбреците и др.
- Епидурален абсцес.Епидуралният абсцес е събиране на гной под твърдата лигавица на гръбначния мозък. Заболяването е придружено от синдром на остра болка, който се допълва от неврологични разстройства: често се появяват парези (намалена мускулна сила), загуба на чувствителност, тазови разстройства и др. Гноен процес протича на фона на инфекции, рани, имунодефицит или като усложнение на лумбална пункция (или епидурална анестезия).
- Сирингомиелия.Сирингомиелията е патология на нервната система, по време на която се появяват кухини в гръбначния мозък. Провокират заболяването наранявания, тумори, компресия на мозъка и пр. В началните етапи се наблюдава лека болезненост в гръбначния стълб, която не носи дискомфорт. След това има загуба на тегло, мускулна слабост, чувствителността към болка се губи, няма изпотяване и костите стават крехки. Често има наранявания на ставите, костния скелет (изгаряния, фрактури, порязвания), но поради липсата на чувствителност към болка те преминават неусетно.
Диагностика
Като диагноза се изисква качествено изследване и физически преглед на пациента чрез палпация (усещане), перкусия (перкусия) и аускултация (слушане). За някои патологии е необходимо да се проведат лабораторни кръвни изследвания (инфаркт, панкреатит, туморни процеси).
За да визуализирате меките тъкани и вътрешните органи, ще ви трябват инструментални диагностични методи: ултразвук или ядрено-магнитен резонанс. Докато рентгеновата и компютърната томография се използват за директно изследване на скелета.
В някои случаи може да са необходими по-рядко срещани техники: костна сцинтиграфия, електромиография и др.
Лечение на болки в гърба
За облекчаване на остра болка в гърба, нанесете лед (за 20 минути на всеки 4 часа), изключете физическа активност, обездвижвайки гръбначния стълб, ако е възможно. Ако болката е непоносима, може да се вземат болкоуспокояващи. Струва си обаче да се помни, че анестетиците "смазват" клиниката на заболяването. Впоследствие това може да усложни диагнозата на заболяването. Само лекуващият лекар може да предписва лекарства.
Дискова херния
Основното медикаментозно лечение се основава на използването на противовъзпалителни средства (диклофенак, ибупрофен) и болкоуспокояващи (кеторолак). В някои случаи може да се наложи хирургично отстраняване на междупрешленната херния, както и ендопротезиране на междупрешленния диск.
Сакра или лумбализация
Когато възникне болка, се предписват блокади с анестетици, както и физиотерапия (парафинови апликации, електрофореза и др. ). С неефективността на консервативното лечение са показани реконструктивни операции.
Спондилоза
Противовъзпалителните лекарства (Meloxicam, Indomethacin), както и физиотерапията (ултразвук, електрофореза) се използват за премахване на възпалението и синдрома на болката.
Остеопороза
Лечението на остеопорозата започва с диета с високо съдържание на калций и витамин D.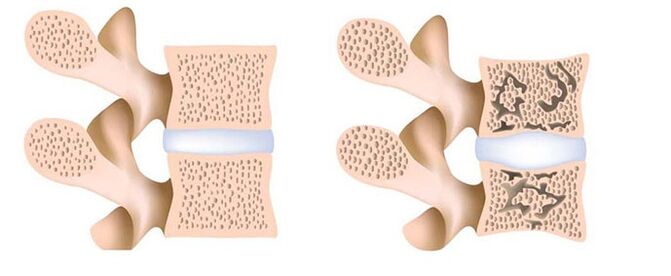 Може би назначаването на тези вещества под формата на лекарства. В някои случаи се използва хормонална терапия с естрогени, калцитонин и паратиреоидни хормони.
Може би назначаването на тези вещества под формата на лекарства. В някои случаи се използва хормонална терапия с естрогени, калцитонин и паратиреоидни хормони.
Туморни процеси
Лечението на туморни заболявания се състои от химиотерапия и хирургия. В този случай размерът на помощта зависи от конкретния клиничен случай.
Нараняване
В случай на леки наранявания се предписва нежен режим и загряване. В някои ситуации се изисква редукция или скелетна тяга. Когато се появят неврологични симптоми, се извършват операции с фиксиране на костни фрагменти.
Психогенна болка
Помощта при психогенна болка се състои в сложна психотерапия, както и прием на антидепресанти (флуоксетин, сертралин).
Фибромиалгия
Като се има предвид, че причините за заболяването все още са неизвестни, се предписва симптоматична терапия: антидепресанти (пароксетин, амитриптилин), антиконвулсанти (прегабалин), хипнотици (зопиклон) или транквиланти (диазепам). Самонастройката за позитивно мислене, избягването на стресови ситуации и престоя в топъл сух климат също са важни.
Патологии на вътрешните органи
Всяка от възможните вътрешни патологии изисква индивидуална тактика на лечение. Спешна помощ при инфаркт е приемът на нитроглицерин (една таблетка на всеки 5 минути, докато пристигне линейката); с панкреатит - студ, глад и почивка; с пневмоторакс - запечатана (оклузивна) превръзка в случай на отворена рана на белия дроб; с бъбречна колика - спазмолитици (дротаверин, метамизол натрий) и затопляне.
Епидурален абсцес
Лечението се състои от спешна операция за нормализиране на налягането в гръбначния канал и източване на менингите. Антибиотичната терапия (амоксицилин, цефотаксим) поддържа хирургична интервенция.
Сирингомиелия
Обикновено пациентите се съветват да предпазват кожата си от порязвания и изгаряния (последните често се случват, тъй като пациентите губят чувствителност и не чувстват травма). Също така се предписват болкоуспокояващи, антидепресанти (флуоксетин) и антипсихотици (хлорпромазин). В някои случаи е възможна хирургическа интервенция с цел ревизия на образуваните кухини на гръбначния мозък.
Предотвратяване на гръб
За профилактика на болки в гърба е необходимо да се предотврати появата на всяка от патологиите, отбелязани по-горе. За да направите това, трябва:

- Нормализирайте начина на живот: намалете телесното тегло до нормалното; съставете правилна диета, богата на микроелементи и витамини; осигурете правилна физическа активност без пренапрежение.
- Откажете се от лошите навици: тютюнопушене и консумация на алкохол.
- Правилно изкривяване на позата (сколиоза, лордоза) и ортопедични патологии (плоскостъпие, плоскостъпие и др. ).
- Навреме диагностицирайте и лекувайте съпътстващи заболявания на опорно-двигателния апарат или вътрешните органи.
- Предотвратявайте или правилно лекувайте наранявания на гръбначния стълб.
- Избягвайте емоционални изблици и стресови ситуации.
Струва си да се помни, че болките в гърба не са изолирана патология, а симптом на заболяване. Основното заболяване може да бъде изключително сериозно и ако не се лекува, да доведе до увреждане и дори смърт на пациента!































